喘息による痰が長期間続く原因と対処法を呼吸器内科医が解説
(横浜日ノ出町呼吸器内科・内科クリニック院長)

「喘息の治療を続けているのに、痰がなかなか取れない」「痰が絡んでスッキリしない日が続いている」
このような悩みを抱えている方は少なくありません。
喘息による痰は、気道の炎症が長く続くことで粘り気が強くなり、出しにくくなることがあります。
この記事では、喘息による痰が長期化する理由と、適切な治療や生活改善の方法をわかりやすく解説します。
1. 喘息による痰の長期化とは
喘息の患者さんの中には、咳や息苦しさだけでなく、「痰(たん)」がいつまでも続いて困っているという方が多くいらっしゃいます。
まずは、なぜ喘息になると痰が出るのか、そしてなぜそれが長引いてしまうのか、その基本的な仕組みについてお話しします。
1-1. 喘息で痰が出るメカニズム
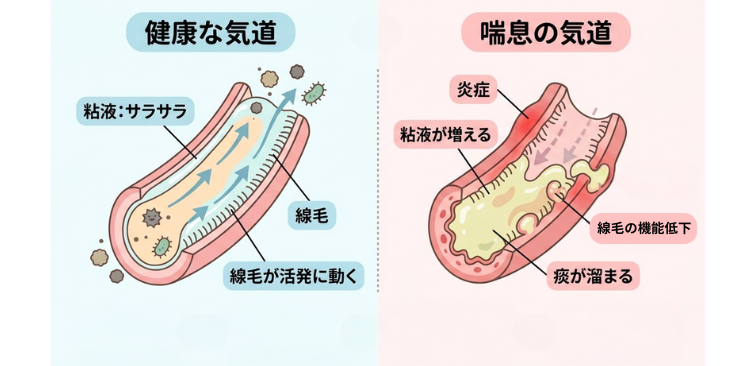
私たちの空気の通り道である「気道」は、常に適度な湿り気を保つために粘液(ねんえき)で覆われています。
この粘液は、呼吸と一緒に入ってきた小さなホコリや細菌、ウイルスなどをキャッチし、体の外へ運び出すという大切な役割を持っています。
健康な状態であれば、この粘液はサラサラしており、無意識のうちに飲み込んだり排出されることがほとんどです。
しかし、喘息の患者さんの気道では、慢性的な「炎症」が起きています。
炎症が起きている場所では、体を守ろうとする反応が働き、粘液を作る細胞が増えたり、粘液を分泌する「気管支腺(きかんしせん)」が大きくなったりします。
その結果、必要以上に多くの粘液が作られてしまい、それが「痰が絡む」と感じるようになるのです。
また、炎症によって気道の表面にある「線毛(せんもう)」という細い毛の働きも弱くなってしまいます。
本来であれば、この線毛がベルトコンベアのように動いて、痰を喉のほうへと送り出してくれるのですが、その機能が低下するため、痰が気道の中に溜まりやすくなってしまいます。
1-2. 痰が長期間続く原因
風邪などの一時的な感染症であれば、炎症が治まれば痰も自然と止まるでしょう。
しかし、喘息の場合は、アレルギー反応や環境要因によって炎症が慢性的に続いていることが多いため、痰も長期間にわたって出続けることになります。
「喘息の治療をしているのに痰が止まらない」という場合は、気道の炎症が抑えきれていないと考えられます。
表面上の咳や息苦しさが落ち着いていても、気道の壁の内側では炎症が続いており、粘液の過剰分泌が止まっていないのです。
また、痰が溜まること自体が新たな刺激となり、さらに咳を誘発したり、炎症を悪化させたりするという悪循環に陥ることもあります。
痰が気道に張り付くことで空気の通り道が狭くなり、息苦しさを感じる原因にもなります。
1-3. 痰の性状の変化
喘息による痰は、透明な状態であることが多いです。
しかし、炎症が長く続いたり、症状が重くなったりすると、痰の性質が変わってきます。
長引く炎症によって、痰の中には「好酸球(こうさんきゅう)」という白血球の一種や、剥がれ落ちた気道の細胞などが混ざり込むようになります。
すると、痰は次第に粘り気を増し、透明から白っぽくなり、非常に硬くて出しにくい痰になってしまうのです。
「ゴムのように硬い痰が出る」「喉の奥にへばりついて取れない」といった感覚がある場合、それは気道の炎症がかなり慢性化しているサインかもしれません。
このような粘り気の強い痰は、咳払いをしてもなかなか移動せず、患者さんにとって大きなストレスとなります。
【参考情報】『気管支ぜんそく』日本呼吸器学会
https://www.jrs.or.jp/citizen/disease/c/c-01.html
2. 慢性化した痰が呼吸器に与える影響

「たかが痰くらい」と軽く考えてはいけません。痰が長期間続くということは、それだけ気道に負担がかかり続けている証拠です。
ここでは、慢性化した痰が呼吸器にどのような悪影響を与えるのかを解説します。
2-1. 気道のリモデリングと痰の関係
喘息治療において最も注意しなければならないのが、「気道のリモデリング」という現象です。
気道で炎症が何度も繰り返されたり、長く続いたりすると、傷ついた組織が修復される過程で、気道の壁が厚く、硬くなってしまいます。
具体的には、気道の壁が肥大したり、繊維成分が増えたりします。これを気道のリモデリングと呼びます。
リモデリングが進行すると、気道は本来のしなやかさを失い、常に狭い状態になってしまうのです。
さらに、粘液を作る細胞が増えた状態も固定化されてしまうため、痰の過剰分泌が慢性的に続くようになります。
つまり、リモデリングが進めば進むほど、痰はより出やすく、より治りにくい状態になってしまうのです。
2-2. 肺機能の低下
痰が常に気道に存在することは、空気の通り道を物理的に塞いでいるのと同じことです。
健康な人ならスムーズに肺の奥まで空気が届きますが、痰が詰まっていると空気の流れが悪くなります。
これを放置していると、肺全体の換気能力が落ちてしまいます。
特に、粘り気の強い痰が細い気管支に詰まると、その先の肺胞に空気が届かなくなり、肺の一部が機能しなくなる「無気肺(むきはい)」という状態を引き起こすこともあります。
無気肺を引き起こすと、血中酸素濃度の低下や、肺炎、呼吸不全に陥る可能性がありますので、注意しておきましょう。
【参考情報】『Atelectasis』Mayo Clinic
https://www.mayoclinic.org/diseases-conditions/atelectasis/symptoms-causes/syc-20369684
2-3. 呼吸困難のリスク
最も恐ろしいのは、痰による窒息や急激な呼吸困難です。
喘息発作が起きたとき、気道の筋肉が収縮して道が狭くなりますが、そこに粘り気の強い痰が詰まると、空気の通り道が完全に遮断されてしまうことがあります。
これを「粘液栓(ねんえきせん)」と呼び、文字通り、痰が栓のようになって気管支を塞いでしまう状態です。
特に、重症の喘息患者は痰の分泌量が多く、粘液栓のリスクが高まっていると考えられます。
粘液栓には、命に関わるような呼吸困難を引き起こすリスクがあることを知っておいてください。
3. 長期間痰が続く場合に考えられる別の疾患

痰が長く続く原因は、必ずしも喘息だけとは限りません。
喘息と似た症状を持つ別の病気であったり、喘息に別の病気が合併していたりすることもあります。
ここでは、鑑別が必要な代表的な病気について解説します。
3-1. COPD(慢性閉塞性肺疾患)
COPD(シーオーピーディー)は、主に長期間の喫煙が原因で肺が壊れていく病気です。
「タバコ病」とも呼ばれます。喘息と同様に、咳や痰、息切れが主な症状です。
また、少し動いただけで息切れがするのもCOPDの特徴です。
最近では、喘息とCOPDの両方の特徴を持つ「喘息とCOPDのオーバーラップ(ACO)」という病態も注目されています。
長年喫煙していて喘息の診断を受けている方は、COPDも合併している可能性があるため、より慎重な治療が必要です。
3-2. 気管支拡張症
気管支拡張症(きかんしかくちょうしょう)は、気管支の一部が一度壊れて広がってしまい、元に戻らなくなる病気です。
これにより、咳や痰といった症状を引き起こします。
気管支が広がってしまった部分には細菌が住み着きやすく、そこに膿(うみ)のような痰が溜まります。
そのため黄色や緑色のドロドロした痰がでる場合は、気管支拡張症を疑う必要があります。
気管支拡張症は、肺結核や、新型コロナウイルス感染症、慢性閉塞性肺疾患(COPD)など様々な病気から合併する可能性のある病気です。
喘息でも合併のリスクがあるため、喘息を持っていて痰が気になる方は、一度担当医に相談してみましょう。
3-3. 副鼻腔気管支症候群
これは、鼻の病気である「慢性副鼻腔炎(ちくのう症)」と、気管支の病気(慢性気管支炎など)が合併した状態を指します。
呼吸器と鼻は一つにつながっているため、お互いに影響し合いやすいのです。
鼻水が喉の奥に垂れ込んでくる「後鼻漏(こうびろう)」があり、それが刺激となって咳や痰が出ることがあります。
この場合、気管支の治療だけをしてもなかなか良くならないことがあり、鼻の治療を同時に行うことで、症状が改善することがあります。
4. 呼吸器内科で行う治療法と管理方法

喘息による慢性的な痰に対して、呼吸器内科ではどのような治療を行うのでしょうか。
基本的には「炎症を抑えること」と「出しやすくすること」の2本柱で治療を進めていきます。
4-1. 吸入ステロイド薬による治療
最も重要なのは、痰の根本的な原因である「気道の炎症」を鎮めることです。
そのために使われるのが「吸入ステロイド薬」です。
「痰が出ているから、痰止めの薬だけ飲めばいい」と考える方もいらっしゃるかもしれませんが、それでは根本的な解決になりません。
炎症が起きているから痰が出ているのであって、痰だけに対処しても解決はしません。
吸入ステロイド薬を使って、気道の炎症を抑えることが、結果として痰を減らす一番の近道になります。
効果が出るまでには少し時間がかかることもありますが、毎日根気よく続けることで、気道の腫れが引き、粘液の分泌も正常に戻っていきます。
4-2. 去痰薬の使用
炎症の治療と並行して、今ある痰を出しやすくするために「去痰薬(きょたんやく)」という飲み薬を使用したりします。
特に「カルボシステイン(商品名:ムコダインなど)」は、痰の粘り気を減らしつつ、傷ついた気道の粘膜を修復する作用があるため、喘息治療でも広く使われています。
4-3. 吸入療法と湿化療法
飲み薬だけでは改善しない頑固な痰に対しては、「ネブライザー」という吸入器を使った治療を行うことがあります。
生理食塩水や痰を出しやすくする薬剤を霧状にして吸い込むことで、気道に直接水分を与え、痰を柔らかくして出しやすくする方法です。
これを「湿化療法(しっかりょうほう)」と呼びます。
気道が十分に加湿されると、固まっていた痰が浮き上がりやすくなり、線毛の動きの助けになります。
4-4. 定期的な診察と検査
痰の状態は、喘息のコントロール状態を知るための重要なバロメーターです。
定期的な診察では、聴診器で胸の音を聞き、痰が詰まっていないか、空気の通りが悪くなっていないかを確認します。
また、呼吸機能検査(スパイロメトリー)や、呼気中の一酸化窒素(NO)濃度の測定などを行い、目に見えない気道の炎症レベルを評価します。
これらの結果をもとに、薬の種類や量を細かく調整し、痰がゼロになることを目指して治療を継続していくことが重要です。
【参考情報】『成人喘息の基礎知識』環境再生保全機構
https://www.erca.go.jp/yobou/zensoku/basic/adult/
5. 痰を取りやすくするための生活改善と呼吸法
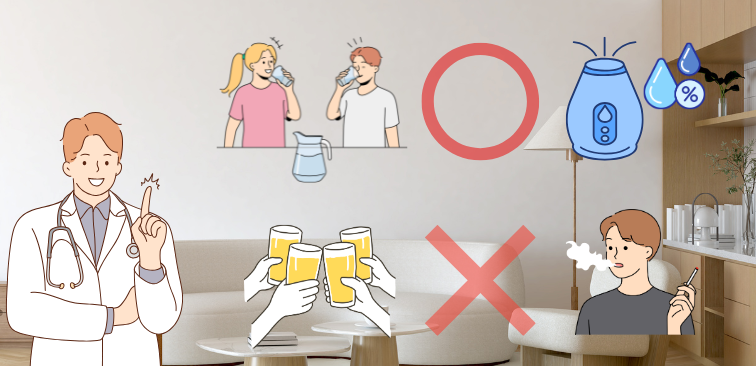
薬による治療に加えて、日常生活での工夫を取り入れることで、痰の切れはさらによくなります。
ご自宅でできる簡単なケアや呼吸法をご紹介します。
5-1. 水分補給の重要性
痰を柔らかくするために最も手軽で効果的な方法は、「水分をしっかり摂ること」です。
体の中の水分が不足すると、唾液や気道の粘液も水分を失い、ドロドロと濃縮されてしまいます。
こまめに水分補給をすることで、体の内側から気道を加湿し、痰をサラサラな状態に保つ効果が期待できます。
一度に大量に飲むのではなく、無理のない範囲でこまめに飲むのがおすすめです。
特に、発汗した後など体が乾いているときは、意識して水分を摂りましょう。
5-2. 室内環境の調整(湿度管理)
空気が乾燥していると、気道の粘膜も乾燥してダメージを受けやすくなり、線毛の働きも悪くなります。
特に冬場やエアコンを使っている部屋では、湿度が下がりがちです。
加湿器などを利用して、室内の湿度を40%〜60%程度に保つように心がけてください。
適切な湿度を保つことは、痰を出しやすくするだけでなく、ウイルス感染の予防にもつながります。
【参考情報】『Low ambient humidity impairs barrier function and innate resistance against influenza infection』PNAS
https://www.pnas.org/doi/10.1073/pnas.1902840116
5-3. 効果的な痰の出し方と呼吸法
痰をスムーズに出すためには、「ハフィング」という呼吸法が有効です。
<ハフィングの方法>
1.座った状態で前にかがむ
2.大きく息を吸い、1~2秒間息を止める
3.「ハー」と息を吐き出す
これにより、気道の中の空気の流れを速くし、痰の排出を促してくれます。
また、腹式呼吸(ふくしきこきゅう)を普段から意識することも大切です。
深くゆっくりとした呼吸は、息苦しさをやわらげ、リラックスする効果にも期待ができます。
5-4. 日常生活での注意点
タバコの煙は、気道の炎症を悪化させ、痰を増やす最大の原因です。
ご本人の禁煙はもちろん、ご家族にも協力してもらい、受動喫煙(じゅどうきつえん)を避ける環境を作りましょう。
また、アルコールの飲み過ぎも、脱水症状を引き起こして痰を硬くする原因になりますので、適量を心がけてください。
辛いものなどの刺激の強い食品は、咳や痰を誘発することがあるので注意が必要です。
【参考情報】『喫煙と呼吸器疾患』厚生労働省
https://kennet.mhlw.go.jp/information/information/tobacco/t-03-003
6. おわりに
喘息による長引く痰は、単なる不快な症状というだけでなく、気道の中で炎症が続いていることのサインであり、放置すると気道のリモデリングや肺機能の低下につながる重要な問題です。
しかし、適切な吸入治療で炎症を抑え、去痰薬や生活習慣の改善を組み合わせることで、痰の症状は確実にコントロールできるようになります。
「いつものことだから」と諦めず、スッキリとした呼吸を取り戻すために、ぜひ呼吸器内科で相談してください。
痰のない生活は、あなたの毎日をより快適で活動的なものにしてくれるはずです。







