過敏性肺炎の基本情報
(横浜日ノ出町呼吸器内科・内科クリニック院長)
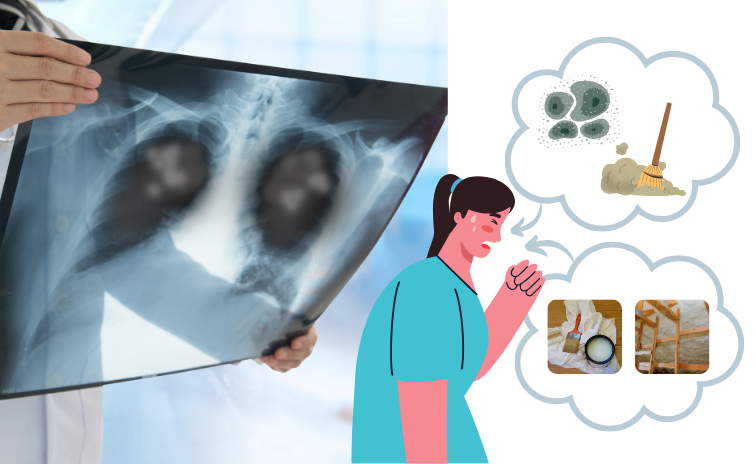
肺炎と聞くと細菌やウイルスが原因で発症するイメージを持つことが多いのではないでしょうか?
実は細菌やウイルスだけではなく、喫煙やアレルギー物質など、さまざまなきっかけが肺炎の発症につながることがあります。
今回説明する「過敏性肺炎」はカビやほこり、化学物質などを繰り返し吸い込むことでアレルギー反応を起こし発症する肺炎です。
仕事の環境や生活環境によって発症する可能性がある肺炎なので、ぜひ参考に読んでください。
【参考文献】❝Hypersensitivity Pneumonitis❞ by American Lung Association
https://www.lung.org/lung-health-diseases/lung-disease-lookup/hypersensitivity-pneumonitis
1.原因・特徴

過敏性肺炎は原因となる抗原を繰り返し吸い込むことで肺胞と呼ばれる肺の中の空気の袋や一番細い空気の通り道(細気管支)、また、その周囲に炎症が起き発症する肺炎です。
過敏性肺炎を起こす抗原
・カビ(中でもトリコスポロンが多い)
・カビを含むほこり
・羽毛や鳥のフン(鳥由来のたんぱく質)
・キノコの胞子
・ポリウレタンの原料(イソシアネート)
など200種類以上の抗原があります。
以上のような抗原を繰り返し吸い込むことで、その抗原に反応するリンパ球が肺の中に増えていきます。リンパ球が増えた肺では炎症が起き、咳の誘発や酸素が取り込みづらい状況となります。
原因となる抗原を避けることで改善されることもありますが、抗原を長期間吸い込む環境を変えずにいると、炎症は慢性化し肺が硬くなっていきます(肺の線維化)。
発症の傾向
・30~50才代の人に多い
・春~秋に多い(特に夏)
抗原のひとつであるカビ(トリコスポロン)は高温多湿の場所を好み、結露の多い窓際や木材に発生する白いカビです。
過敏性肺炎が夏に多くなるのはカビが好む高温多湿の環境になるためです。
古い木造家屋、キッチンの水回り、洗面所や洗濯機周り、日の当たりづらい部屋の畳や押し入れなども掃除や手入れを慎重に行いましょう。
【参考情報】『過敏性肺炎』日本呼吸器学会
https://www.jrs.or.jp/citizen/disease/c/c-02.html
2.症状

過敏性肺炎を発症して症状が現れる場合、多くは抗原に触れ数週間から数ヵ月経過して初めて症状が現れると考えられています。
過敏性肺炎の症状や徴候は急性型(急に進行する)、亜急性型(急激ではないが徐々に進行)、慢性型(進行しないまたはゆっくり進行)の発症様式により変わる傾向にあります。
急性型は体が抗原を異物として認識(感作)してから高濃度の抗原を吸い込んで4~8時間で症状が現れます。
急性型のおもな症状
・発熱
・悪寒
・痰のからまない乾いた咳
・締め付けるような両側性の胸の痛み
・呼吸困難 など
慢性型は低濃度の抗原を長い期間、体に取り込んだ場合に生じます。
例としては鳥を飼育している人で、抗原となる鳥由来のたんぱく質(羽毛、フン)に触れる環境が続く場合などです。
慢性の場合は数ヵ月から数年かけて症状が現れるようになります。
慢性型のおもな症状
・体を動かした時の呼吸困難
・痰がからんだ咳
・疲労感
・体重減少 など
まれに指先が丸く膨らんだように見える、ばち指が生じる可能性があります。
進行した例では肺の線維化(硬くなり息苦しい状態)が起き、右心不全、呼吸不全が現れる場合はあります。
亜急性型は急性型と慢性型の間に位置しており、数日から数週間にわたって以下のような症状が現れます。
亜急性型のおもな症状
・咳
・呼吸困難
・疲労
・食欲不振 など
慢性型と急性型の症状が重なった形で現れることもあります。
3.検査

過敏性肺炎の症状があり、問診で職場環境、住環境、鳥飼育歴、加湿器の使用などを確認し、抗原に触れている環境にいる患者の場合、以下のような検査で診断を確定していきます。
過敏性肺炎の診断のために行われる検査
・画像検査(胸部レントゲン検査、胸部CT検査)
・血液検査(アレルギー検査)
・入院検査
・気管支鏡検査 など
過敏性肺炎の画像では両方の肺がうっすら白く曇ったような陰影(すりガラス陰影)が認められるようになります。
血液検査では抗原(原因物質)に対する抗体があるかを確認することができ、過敏性肺炎の場合はカビ(トリコスポロンなど)や鳥に対する抗体を検査します。
過敏性肺炎は抗原が体に入ることで発症するため、入院で抗原から離れた環境に変え、症状が改善されるかを確認し、診断の手掛かりにしていくこともあります。
他にも気管支鏡検査などがあり、さまざまな検査の結果を総合的に確認し、過敏性肺炎の診断につなげていきます。
4. 治療

治療を行う上で一番重要なことは、原因となる抗原から離れ、体に取り入れない環境にすることです。
特に高濃度の抗原を吸い込むことで症状が現れる急性過敏性肺炎の場合、薬を使用せず症状が落ち着き、再発も防げる可能性があります。
慢性過敏性肺炎の場合は体に入る抗原の量が減れば進行を緩やかにできる可能性があるという報告もあるため、抗原を避けることができる環境づくりがとても大切です。
鳥関連(飼育・羽毛)が原因の場合
・鳥の飼育を避ける
・羽毛布団、ダウンジャケットを家に置かない など
住居のカビが原因の場合
・ホームクリーニング(家族や業者に依頼)
・状態がひどい場合はリフォーム など
原因となる抗原が職場にある環境の場合は、部署異動や転職を検討する必要もあります。
抗原を避けても自覚症状が強い場合や症状が改善しない場合は薬での治療が必要です。
ステロイド剤、免疫抑制剤、炎症(アレルギー性)を緩和する薬や、肺が硬くなる線維化が起きている場合には線維化を抑える薬を使用します。
呼吸の状態が悪く息苦しさが強い時は酸素投与も行われます。
5.おわりに
過敏性肺炎は粉塵や化学物質にさらされる職場環境以外にも、カビや鳥の飼育など身近な生活環境が原因になることがあるため、誰にでも起こる可能性のある肺炎です。
過敏性肺炎を予防するためには抗原にさらされない環境づくりがもっとも大切になります。
可能な範囲で対策を行い、過敏性肺炎を予防していきましょう。
原因となる抗原に触れてしまう環境にいる場合や対策をしても咳などの呼吸器症状が見られ、過敏性肺炎が疑われる場合には、早めに呼吸器内科を受診するようにしましょう。





